Introduzione
L’ipospadia è il difetto congenito del pene più comune. Il termine deriva dal greco hypo (sotto) e spadon (apertura) ed è caratterizzata dallo sbocco anomalo del meato uretrale sulla faccia ventrale del pene. Altre strutture colpite in varia misura sono la parte anteriore dell’uretra, il glande, il prepuzio, il corpo spongioso ed i corpi cavernosi.
A seconda della gravità del difetto, gli effetti variano da quelli puramente estetici ai gravi disturbi funzionali, alle possibili implicazioni di tipo psicologico. I pazienti con ipospadia grave se non trattati non possono avere una minzione ed una vita sessuale normali.
Ad oggi sono centinaia le tecniche chirurgiche proposte per la sua correzione, ma la ricerca della “tecnica perfetta per la correzione dell’ipospadia” continua. Dal momento che al giorno d’oggi il risultato estetico ha quasi la stessa importanza di quello funzionale, le strategie e gli obiettivi hanno affinato le tecniche di ipospadia tanto da fare coniare a Duckett nel 1995 il termine di “ipospadiologo”. Questo perché essendo le procedure di plastica ricostruttiva complesse e con una curva di apprendimento significativa, questo tipo di operazione deve essere eseguita solo in centri con esperienza.
Dal momento che il trattamento chirurgico è fatto di solito nella prima infanzia e che i procedimenti puramente estetici hanno una notevole incidenza di complicanze, i genitori dovrebbero ricevere informazioni dettagliate sulla motivazione della chirurgia (estetica vs funzionale o entrambe) per facilitare la loro decisione a favore o contro la correzione chirurgica della malformazione.
Definizione
L’ipospadia è definita come la combinazione di tre anomalie anatomiche del pene:
1. uretra prossimale, con o senza meato ectopico e/o stenotico, che può essere situato sul versante ventrale del pene tra la punta del glande ed il perineo;
2. incurvamento ventrale del pene (recurvatio penis);
3. prepuzio dorsale a ventaglio o alato da mancata unione ventrale del prepuzio (Foto 1).
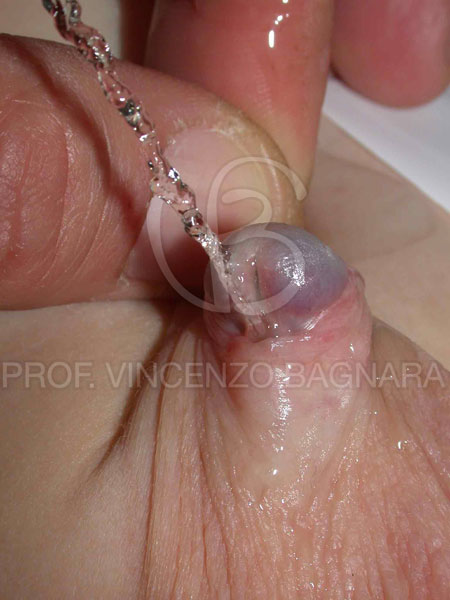
Foto 1 – Ipospadia distale con schisi del prepuzio ed incurvamento ventrale del pene (recurvatio penis). Da notare il mitto urinario diretto verso il basso.
Mentre la prima anomalia è sempre presente, la seconda e terza possono non essere necessariamente presenti.
Classificazione
La classificazione più comune, basata sulla posizione del meato, è stata pubblicata da Duckett nel 1996. Questo Autore ha diviso le ipospadie in anteriori (50%), medio-peniene (30%) e posteriori (20%) (Foto 2,3,4,5,6,7).
Classificazione dell’ipospadia (da Hadidi AT, Azmy AF; Hypospadias Surgery: An Illustrated Guide. Heidelberg: Springer Verlag 2004. Modificata)
Incidenza
L’incidenza di ipospadia è compresa tra 0,4 – 8,2 casi per 1000 neonati maschi. Le differenze nella frequenza trovano possibili spiegazioni in fattori geografici, genetici e ambientali, così come nella differente raccolta dei dati. La più alta incidenza di ipospadia si riscontra nella popolazione caucasica seguita dagli afro-americani e poi dagli ispanici americani.
L’incidenza di ipospadia è in aumento in Europa ed in Nord America, ma i motivi non sono ancora chiaramente compresi. Negli USA, in particolare, è stato rilevato un aumento di incidenza da 20,2 casi /10.000 neonati nel 1970 a 39,7 casi/10.000. Questo può essere spiegato con l’aumento del numero di parti prematuri ed il contatto del feto con il progesterone o altre sostanze con effetto estrogenico o anti-androgeno. D’altra parte, non è stato segnalato un aumento dell’incidenza nei paesi in via di sviluppo.
Eziologia
L’eziologia dell’ipospadia è multifattoriale ma nel 66-75% dei casi la causa rimane sconosciuta. Lo sviluppo sessuale somatico è associato agli androgeni. Pertanto, è probabile che i difetti nella sintesi degli androgeni o della loro azione durante l’embriogenesi possa determinare l’ipospadia. Aaronson ha riscontrato un difetto nella produzione di testosterone nel 66% dei bambini affetti da forme lievi di ipospadia e nel 40% di quelli affetti da forme gravi.
Una delle cause è l’ingestione di sostanze ad attività estrogenica, come ad esempio insetticidi, estrogeni naturali, prodotti biologici della fabbricazione di materie plastiche e pesticidi presenti negli alimenti. Questi si sospetta possano essere la causa della maggiore incidenza di ipospadia nei paesi sviluppati perchè gli estrogeni possono portare ad un ritardo fino all’arresto dello sviluppo del pene.
Un’altra possibile causa è la predisposizione genetica. La probabilità di avere un secondo figlio con ipospadia è del 14% mentre, se il padre è affetto da ipospadia, la probabilità che uno dei suoi figli ne sia affetto è dell’8%.
Fattori di rischio
Vi è un aumento della probabilità del verificarsi di ipospadia nelle seguenti condizioni
– Padre con ipospadia
– Basso peso alla nascita
– Nascite gemellari o trigemellari
– Integratori di ferro materne
– Madri fumatrici
– Padri a contatto con pesticidi
– Gravidanza mediante inseminazione artificiale o supporto medico
Patogenesi
L’ipospadia è causata dall’arresto del normale sviluppo dell’uretra, a vari stadi dello sviluppo embrionale (IX – XIII settimana di gravidanza). Dal grado della malformazione, si può risalire al momento in cui la stessa si è verificata. Oltre ai disturbi nello sviluppo dell’uretra, possono anche essere presenti anomalie nella formazione del rafe e del prepuzio. Ciò si traduce clinicamente in una deviazione del rafe, nella formazione di un prepuzio dorsale ridondante e di altri difetti ventrali del prepuzio.
L’incurvamento ventrale del pene può avere diverse cause:
Corda Penis: residuo fibroso del corpo spongioso distalmente al meato.
Distrofia della pelle: spesso la pelle ventrale del pene è distrofica ed anelastica ed è collegata da ponti fibrosi alla fascia profonda del pene (fascia di Buck) ed al corpo spongioso.
Trasposizione scrotale: questo termine si riferisce allo scroto bifido determinato da un difetto nella migrazione caudale dello scroto durante la vita fetale. In questa condizione lo scroto presenta un solco lungo il rafe mediano e può a determinare quell’aspetto denominato “inversione penoscrotale” (cosiddetto scroto a scialle, Foto 7) dove lo scroto è disposto ad avvolgere in parte il pene. Di solito non genera una deviazione reale del pene ma solo un effetto visivo.
Diagnosi
La diagnosi è basata sull’esame obiettivo dei genitali esterni alla nascita. In alcuni casi, specie nelle forme gravi, l’ipospadia può essere riconosciuta anche in epoca prenatale dall’esame ecografico. All’esame clinico appare evidente un prepuzio a ventaglio, aperto ventralmente, un glande svasato senza la caratteristica forma conica ed un meato uretrale ectopico disposto, a seconda del grado, dal glande al perineo. Nella classificazione dell’ipospadia e nel suo inquadramento clinico-terapeutico è importante non solo la posizione del meato ma anche la presenza ed il grado di incurvamento ventrale del pene nonché le anomalie di forma e disposizione dello scroto, etc (Foto 8,9).
La valutazione di un paziente con ipospadia dovrebbe anche includere la ricerca di eventuali patologie associate come l’ernia inguinale, presente nel 9% dei casi (Foto 10), ed il criptorchidismo presente nel 5% nelle forme lievi e fino al 31% delle ipospadie prossimali.
L’ipospadia prossimale in combinazione con testicoli ritenuti e/o la trasposizione dello scroto richiede anche una valutazione genetica ed ormonale.
Trattamento
La chirurgia è il trattamento per la correzione dell’ipospadia.
Il tipo di procedura è determinato dal tipo e dalla gravità della malformazione (Foto 11).
L’obiettivo principale della correzione chirurgica dell’anomalia è il completo recupero funzionale del pene. Il meato uretrale disposto prossimalmente determina un mitto urinario rivolto verso il basso e ciò obbliga il bambino ad urinare in posizione seduta. Nell’adulto bisogna anche considerare l’alterata emissione dell’eiaculato e la difficoltà alla penetrazione specie in presenza di incurvamento del pene. Tuttavia, la correzione chirurgica può essere indicata anche soltanto per scopi estetici, come nelle forme distali giudicate ininfluenti dal punto di vista funzionale. Infatti, l’anomalia genitale, anche se modesta, può generare nel bambino disturbi di tipo psicologico che non sono da sottovalutare (Foto 12,13).
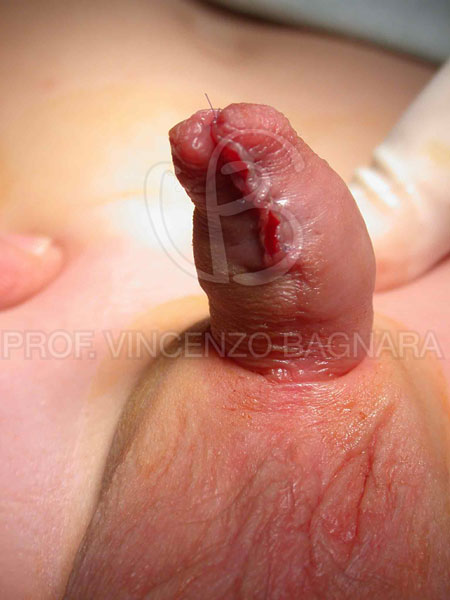
Foto 13 – Stesso caso dopo ricostruzione del prepuzio (prepuzioplastica). Il pene ha adesso un aspetto assolutamente normale
Gli obiettivi del trattamento sono:
– porre il meato uretrale in sede ortotopica all’apice del glande mediante (meatoplastica e/ o uretroplastica);
Timing chirurgico
L’intervallo di tempo ritenuto più idoneo per il trattamento chirurgico è compreso i 6 ed i 15-18 mesi di vita.
I vantaggi di un trattamento così precoce dell’ipospadia sono diversi. La cicatrizzazione a questa età è molto più veloce ed efficace. Il bambino continua a non identificare il suo genere fino a circa 24-30 mesi di vita. Fino a questa età non è consapevole della sua malformazione e delle differenze di sesso ed i genitali non svolgono alcun ruolo nei rapporti sociali. Da quel momento un intervento chirurgico sui genitali è vissuto come traumatico. Un altro vantaggio è che si può raggiungere la correzione dell’anomalia prima che il bambino inizi la scuola.
L’inizio della scuola e la possibilità di confronto con i compagni, infatti, rappresenta un rischio elevato per il bambino di rimanere socialmente escluso a causa dell’aspetto del suo pene o per la necessità di urinare seduto.
Le procedure chirurgiche
Al giorno d’oggi, la correzione dell’ipospadia è attuabile in un unico intervento chirurgico. Una procedura in due o più tempi è indicato solo per le ipospadia gravi in cui l’uretra non può essere ricostruita con un solo intervento chirurgico.
Quasi sempre si rende necessaria anche una derivazione urinaria per evitare la minzione attraverso l’uretra appena creata e favorire quindi la guarigione delle ferite.
La derivazione viene ottenuta con catetere sovrapubico o con catetere a palloncino transuretrale che scarica in un sacchetto per urine o nel pannolino. Un vantaggio del drenaggio transuretrale, soprattutto lasciato gocciolare nel doppio pannolino, è che è molto più comodo, e consente una rapida mobilizzazione del bambino
Nondimeno, non è chiara l’importanza della derivazione urinaria per prevenire le complicanze postoperatorie.
Complicanze
Il tasso di complicanze dopo l’intervento di correzione dell’ipospadia è considerevole e varia dal 30 al 50%.
Oltre ai rischi generali che possono verificarsi praticamente in tutte le procedure chirurgiche, tra cui l’infiammazione, problemi nella cicatrizzazione delle ferite, perdite di sangue durante e dopo l’intervento chirurgico, infezioni urinarie, alterazioni della sensibilità, cicatrici retraenti e/o dolorose, sono presenti delle complicanze specifiche per il tipo di intervento suddivise in precoci e tardive.
Le complicanze precoci: infezione (1-2%), sanguinamento, ematomi, deiscenza della ferita, necrosi di lembo o di innesto, infezioni urinarie, ostruzione delle vie urinarie.
Le complicanze tardive: fistola uretrale (5 – 10%), stenosi del meato (7 – 15%), stenosi uretrale o recidiva di incurvamento (fino al 20%), balanite xerotica obliterante (BXO), diverticoli uretrali (4 – 7%) (Foto 14,15,16,17).
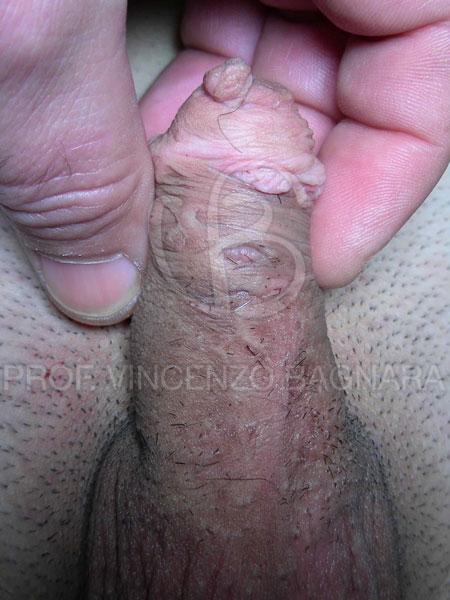
Foto 17 – Esiti cicatriziali con stenosi del meato uretrale e multiple fistole uretro-cutanee in adolescente plurioperato per ipospadia prossimale
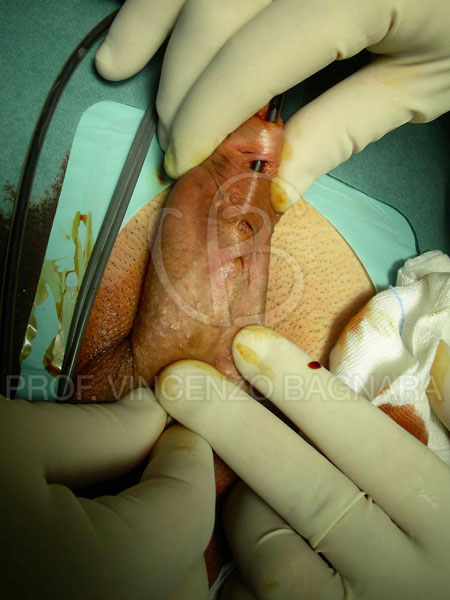
Foto 18 – Stesso caso della foto precedente dopo introduzione di catetere uretrale con mezzo di contrasto al momento dell’intervento chirurgico di ricostruzione
Il tasso di complicanze dipende essenzialmente dalla gravità dell’ipospadia, l’età del paziente al momento della correzione chirurgica, la tecnica di ricostruzione utilizzata, la qualità dei tessuti circostanti per la ricostruzione, le attrezzature mediche, l’abilità del chirurgo, l’esperienza ed il numero di precedenti interventi.